Trong lĩnh vực y học hiện đại, thuốc kháng sinh đã chứng minh là một trong những tiến bộ quan trọng nhất, làm giảm đáng kể tỷ lệ mắc bệnh và tử vong do nhiễm trùng vi khuẩn. Khả năng thay đổi kết quả lâm sàng của các bệnh nhiễm trùng do vi khuẩn đã kéo dài tuổi thọ của vô số bệnh nhân. Thuốc kháng sinh rất quan trọng trong các thủ thuật y tế phức tạp, bao gồm phẫu thuật, cấy ghép, ghép tạng và hóa trị. Tuy nhiên, sự xuất hiện của các tác nhân gây bệnh kháng thuốc kháng sinh đang là mối lo ngại ngày càng tăng, làm giảm hiệu quả của các loại thuốc này theo thời gian. Các trường hợp kháng thuốc kháng sinh đã được ghi nhận ở tất cả các loại thuốc kháng sinh do sự đột biến của vi khuẩn. Áp lực chọn lọc do thuốc kháng khuẩn gây ra đã góp phần vào sự gia tăng các chủng kháng thuốc, đặt ra thách thức đáng kể đối với sức khỏe toàn cầu.
Để đối phó với vấn đề cấp bách về kháng thuốc kháng sinh, việc thực hiện các chính sách kiểm soát nhiễm trùng hiệu quả nhằm hạn chế sự lây lan của các mầm bệnh kháng thuốc, đồng thời giảm việc sử dụng kháng sinh là điều cần thiết. Hơn nữa, cần có các phương pháp điều trị thay thế. Liệu pháp oxy cao áp (HBOT) đã nổi lên như một phương pháp đầy hứa hẹn trong bối cảnh này, bao gồm việc hít thở oxy 100% ở mức áp suất cụ thể trong một khoảng thời gian nhất định. Được định vị như một phương pháp điều trị chính hoặc bổ sung cho các bệnh nhiễm trùng, HBOT có thể mang lại hy vọng mới trong điều trị các bệnh nhiễm trùng cấp tính do các mầm bệnh kháng thuốc kháng sinh gây ra.
Liệu pháp này ngày càng được ứng dụng như một phương pháp điều trị chính hoặc thay thế cho nhiều bệnh lý khác nhau, bao gồm viêm nhiễm, ngộ độc khí carbon monoxide, vết thương mãn tính, bệnh thiếu máu cục bộ và nhiễm trùng. Ứng dụng lâm sàng của HBOT trong điều trị nhiễm trùng rất sâu rộng, mang lại những lợi ích vô giá cho bệnh nhân.

Ứng dụng lâm sàng của liệu pháp oxy cao áp trong điều trị nhiễm trùng
Các bằng chứng hiện tại ủng hộ mạnh mẽ việc ứng dụng liệu pháp oxy cao áp (HBOT), cả như một phương pháp điều trị độc lập và hỗ trợ, mang lại lợi ích đáng kể cho bệnh nhân nhiễm trùng. Trong quá trình HBOT, áp suất oxy trong máu động mạch có thể tăng lên đến 2000 mmHg, và sự chênh lệch áp suất oxy-mô cao do đó có thể nâng cao nồng độ oxy trong mô lên đến 500 mmHg. Những tác dụng này đặc biệt có giá trị trong việc thúc đẩy quá trình chữa lành các phản ứng viêm và rối loạn vi tuần hoàn quan sát thấy trong môi trường thiếu máu cục bộ, cũng như trong việc kiểm soát hội chứng khoang.
Liệu pháp oxy cao áp (HBOT) cũng có thể tác động đến các bệnh lý phụ thuộc vào hệ miễn dịch. Nghiên cứu chỉ ra rằng HBOT có thể ức chế các hội chứng tự miễn dịch và phản ứng miễn dịch do kháng nguyên gây ra, giúp duy trì khả năng dung nạp ghép bằng cách giảm sự lưu thông của tế bào lympho và bạch cầu đồng thời điều chỉnh các phản ứng miễn dịch. Ngoài ra, HBOThỗ trợ chữa lànhLiệu pháp này điều trị các tổn thương da mãn tính bằng cách kích thích sự hình thành mạch máu, một quá trình quan trọng để cải thiện khả năng phục hồi. Liệu pháp này cũng khuyến khích sự hình thành ma trận collagen, một giai đoạn thiết yếu trong quá trình lành vết thương.
Cần đặc biệt chú ý đến một số bệnh nhiễm trùng, nhất là các bệnh nhiễm trùng sâu và khó điều trị như viêm cân hoại tử, viêm xương tủy, nhiễm trùng mô mềm mãn tính và viêm nội tâm mạc nhiễm khuẩn. Một trong những ứng dụng lâm sàng phổ biến nhất của HBOT là điều trị nhiễm trùng da-mô mềm và viêm xương tủy liên quan đến nồng độ oxy thấp, thường do vi khuẩn kỵ khí hoặc kháng thuốc gây ra.
1. Nhiễm trùng bàn chân do tiểu đường
Bàn chân tiểu đườngLoét là một biến chứng phổ biến ở bệnh nhân tiểu đường, ảnh hưởng đến khoảng 25% số người mắc bệnh. Nhiễm trùng thường xảy ra ở những vết loét này (chiếm 40%-80% trường hợp) và dẫn đến tăng tỷ lệ mắc bệnh và tử vong. Nhiễm trùng bàn chân tiểu đường (DFI) thường bao gồm nhiễm trùng đa vi khuẩn với nhiều tác nhân gây bệnh vi khuẩn kỵ khí được xác định. Nhiều yếu tố, bao gồm khiếm khuyết chức năng nguyên bào sợi, vấn đề hình thành collagen, cơ chế miễn dịch tế bào và chức năng thực bào, có thể cản trở quá trình lành vết thương ở bệnh nhân tiểu đường. Một số nghiên cứu đã xác định tình trạng thiếu oxy ở da là một yếu tố nguy cơ mạnh dẫn đến cắt cụt chi liên quan đến DFI.
Là một trong những lựa chọn điều trị DFI hiện nay.Liệu pháp oxy cao áp (HBOT) được báo cáo là giúp cải thiện đáng kể tỷ lệ lành vết loét bàn chân do tiểu đường, từ đó giảm nhu cầu cắt cụt chi và các can thiệp phẫu thuật phức tạp. Liệu pháp này không chỉ giảm thiểu sự cần thiết của các thủ thuật tốn kém như phẫu thuật ghép da và tạo vạt da, mà còn có chi phí thấp hơn và tác dụng phụ tối thiểu so với các lựa chọn phẫu thuật. Một nghiên cứu của Chen và cộng sự đã chứng minh rằng hơn 10 buổi điều trị HBOT đã giúp cải thiện 78,3% tỷ lệ lành vết thương ở bệnh nhân tiểu đường.
2. Nhiễm trùng mô mềm hoại tử
Nhiễm trùng mô mềm hoại tử (NSTI) thường do nhiều loại vi khuẩn gây ra, điển hình là sự kết hợp của các tác nhân gây bệnh vi khuẩn hiếu khí và kỵ khí, và thường liên quan đến sự sinh khí. Mặc dù NSTI tương đối hiếm gặp, nhưng chúng có tỷ lệ tử vong cao do tiến triển nhanh chóng. Chẩn đoán và điều trị kịp thời và thích hợp là chìa khóa để đạt được kết quả tốt, và liệu pháp oxy cao áp (HBOT) đã được khuyến cáo như một phương pháp hỗ trợ trong điều trị NSTI. Mặc dù vẫn còn tranh cãi xung quanh việc sử dụng HBOT trong NSTI do thiếu các nghiên cứu đối chứng tiền cứu,Bằng chứng cho thấy điều này có thể liên quan đến tỷ lệ sống sót được cải thiện và bảo tồn nội tạng ở bệnh nhân NSTI.Một nghiên cứu hồi cứu cho thấy tỷ lệ tử vong giảm đáng kể ở những bệnh nhân NSTI được điều trị bằng HBOT.
1.3 Nhiễm trùng vết mổ
Nhiễm trùng vết mổ (SSI) có thể được phân loại dựa trên vị trí giải phẫu của nhiễm trùng và có thể do nhiều tác nhân gây bệnh khác nhau, bao gồm cả vi khuẩn hiếu khí và kỵ khí. Mặc dù đã có những tiến bộ trong các biện pháp kiểm soát nhiễm trùng, chẳng hạn như kỹ thuật khử trùng, sử dụng kháng sinh dự phòng và cải tiến trong thực hành phẫu thuật, SSI vẫn là một biến chứng dai dẳng.
Một nghiên cứu quan trọng đã điều tra hiệu quả của liệu pháp oxy cao áp (HBOT) trong việc ngăn ngừa nhiễm trùng vết mổ sâu (SSI) trong phẫu thuật vẹo cột sống thần kinh cơ. HBOT trước phẫu thuật có thể làm giảm đáng kể tỷ lệ mắc SSI và thúc đẩy quá trình lành vết thương. Liệu pháp không xâm lấn này tạo ra môi trường có nồng độ oxy trong mô vết thương được nâng cao, điều này có liên quan đến tác dụng tiêu diệt oxy hóa chống lại các tác nhân gây bệnh. Ngoài ra, nó còn giải quyết tình trạng thiếu máu và oxy, những yếu tố góp phần vào sự phát triển của SSI. Bên cạnh các chiến lược kiểm soát nhiễm trùng khác, HBOT đặc biệt được khuyến cáo cho các ca phẫu thuật sạch-nhiễm khuẩn như các thủ thuật đại tràng trực tràng.
1.4 Bỏng
Bỏng là những tổn thương do nhiệt độ quá cao, dòng điện, hóa chất hoặc bức xạ gây ra và có thể dẫn đến tỷ lệ mắc bệnh và tử vong cao. Liệu pháp oxy cao áp (HBOT) có lợi trong điều trị bỏng bằng cách tăng nồng độ oxy trong các mô bị tổn thương. Mặc dù các nghiên cứu trên động vật và lâm sàng cho thấy kết quả trái ngược nhau về...Hiệu quả của liệu pháp oxy cao áp (HBOT) trong điều trị bỏngMột nghiên cứu trên 125 bệnh nhân bỏng cho thấy liệu pháp oxy cao áp (HBOT) không có tác động đáng kể đến tỷ lệ tử vong hoặc số ca phẫu thuật, nhưng lại làm giảm thời gian hồi phục trung bình (19,7 ngày so với 43,8 ngày). Việc kết hợp HBOT với quản lý bỏng toàn diện có thể kiểm soát hiệu quả tình trạng nhiễm trùng huyết ở bệnh nhân bỏng, dẫn đến thời gian hồi phục ngắn hơn và giảm nhu cầu truyền dịch. Tuy nhiên, cần có thêm nhiều nghiên cứu tiền cứu mở rộng để xác nhận vai trò của HBOT trong quản lý bỏng diện rộng.
1.5 Viêm xương tủy
Viêm xương tủy là một bệnh nhiễm trùng xương hoặc tủy xương thường do vi khuẩn gây ra. Điều trị viêm xương tủy có thể gặp khó khăn do lượng máu cung cấp cho xương tương đối ít và khả năng thâm nhập hạn chế của thuốc kháng sinh vào tủy xương. Viêm xương tủy mãn tính được đặc trưng bởi sự tồn tại dai dẳng của tác nhân gây bệnh, viêm nhẹ và hình thành mô xương hoại tử. Viêm xương tủy kháng trị là tình trạng nhiễm trùng xương mãn tính tiếp diễn hoặc tái phát mặc dù đã được điều trị đúng cách.
Liệu pháp oxy cao áp (HBOT) đã được chứng minh là cải thiện đáng kể nồng độ oxy trong mô xương bị nhiễm trùng. Nhiều nghiên cứu trường hợp và nghiên cứu đoàn hệ cho thấy HBOT giúp cải thiện kết quả lâm sàng cho bệnh nhân viêm xương tủy. Liệu pháp này dường như hoạt động thông qua nhiều cơ chế khác nhau, bao gồm tăng cường hoạt động trao đổi chất, ức chế vi khuẩn gây bệnh, tăng cường tác dụng của kháng sinh, giảm thiểu viêm nhiễm và thúc đẩy quá trình lành bệnh.Sau liệu pháp oxy cao áp (HBOT), 60% đến 85% bệnh nhân mắc viêm xương tủy mãn tính, kháng trị cho thấy dấu hiệu ức chế nhiễm trùng.
1.6 Nhiễm trùng do nấm
Trên toàn cầu, hơn ba triệu người mắc các bệnh nhiễm trùng nấm mãn tính hoặc xâm lấn, dẫn đến hơn 600.000 ca tử vong mỗi năm. Kết quả điều trị nhiễm trùng nấm thường bị ảnh hưởng do các yếu tố như suy giảm miễn dịch, bệnh nền và đặc điểm độc lực của tác nhân gây bệnh. Liệu pháp oxy cao áp (HBOT) đang trở thành một lựa chọn điều trị hấp dẫn trong các trường hợp nhiễm trùng nấm nặng do tính an toàn và không xâm lấn của nó. Các nghiên cứu chỉ ra rằng HBOT có thể hiệu quả chống lại các tác nhân gây bệnh nấm như Aspergillus và Mycobacterium tuberculosis.
Liệu pháp oxy cao áp (HBOT) thúc đẩy tác dụng kháng nấm bằng cách ức chế sự hình thành màng sinh học của Aspergillus, với hiệu quả tăng lên được ghi nhận ở các chủng thiếu gen superoxide dismutase (SOD). Điều kiện thiếu oxy trong quá trình nhiễm nấm gây khó khăn cho việc đưa thuốc kháng nấm vào cơ thể, do đó việc tăng nồng độ oxy từ HBOT có thể là một biện pháp can thiệp có lợi, mặc dù cần nghiên cứu thêm.
Tính chất kháng khuẩn của HBOT
Môi trường giàu oxy do liệu pháp oxy cao áp (HBOT) tạo ra khởi phát các thay đổi sinh lý và sinh hóa, kích thích đặc tính kháng khuẩn, biến nó thành một liệu pháp hỗ trợ hiệu quả cho nhiễm trùng. HBOT thể hiện hiệu quả đáng kể chống lại vi khuẩn hiếu khí và chủ yếu là vi khuẩn kỵ khí thông qua các cơ chế như hoạt động diệt khuẩn trực tiếp, tăng cường phản ứng miễn dịch và tác dụng hiệp đồng với các tác nhân kháng khuẩn đặc hiệu.
2.1 Tác dụng kháng khuẩn trực tiếp của HBOT
Tác dụng kháng khuẩn trực tiếp của HBOT chủ yếu là do sự tạo ra các loại oxy phản ứng (ROS), bao gồm các anion superoxide, hydrogen peroxide, gốc hydroxyl và ion hydroxyl - tất cả đều phát sinh trong quá trình trao đổi chất của tế bào.
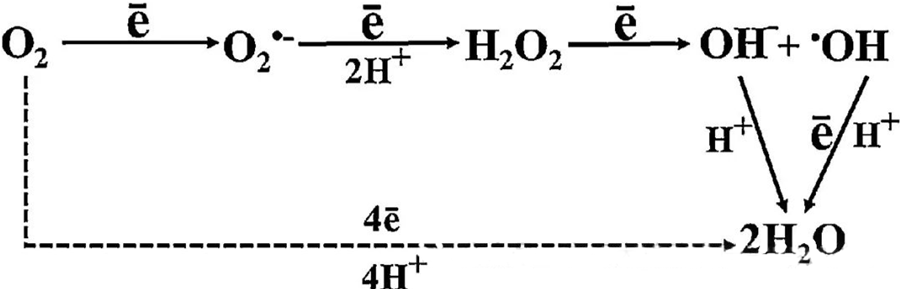
Sự tương tác giữa O₂ và các thành phần tế bào là rất quan trọng để hiểu cách ROS hình thành bên trong tế bào. Trong một số điều kiện nhất định được gọi là stress oxy hóa, sự cân bằng giữa sự hình thành ROS và sự phân hủy của nó bị phá vỡ, dẫn đến nồng độ ROS tăng cao trong tế bào. Sự sản sinh superoxide (O₂⁻) được xúc tác bởi superoxide dismutase, sau đó chuyển đổi O₂⁻ thành hydrogen peroxide (H₂O₂). Sự chuyển đổi này tiếp tục được khuếch đại bởi phản ứng Fenton, oxy hóa Fe²⁺ để tạo ra các gốc hydroxyl (·OH) và Fe³⁺, do đó khởi đầu một chuỗi phản ứng oxy hóa khử có hại dẫn đến sự hình thành ROS và tổn thương tế bào.
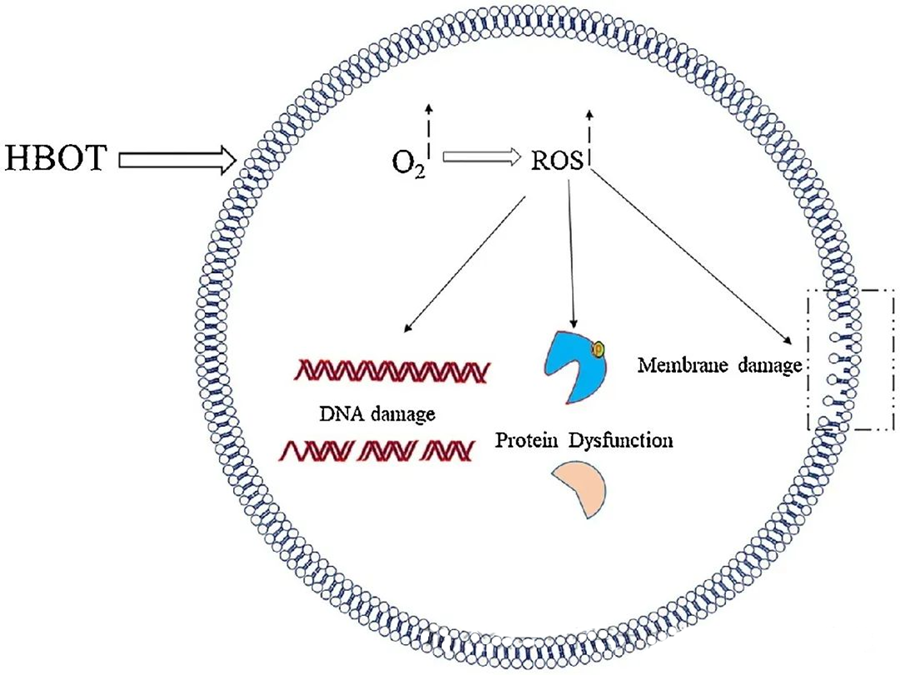
Tác động độc hại của ROS nhắm vào các thành phần tế bào quan trọng như DNA, RNA, protein và lipid. Đặc biệt, DNA là mục tiêu chính của độc tính do H₂O₂ gây ra, vì nó phá vỡ cấu trúc deoxyribose và làm hỏng thành phần bazơ. Tổn thương vật lý do ROS gây ra còn lan đến cấu trúc xoắn ốc của DNA, có thể là do quá trình peroxy hóa lipid được kích hoạt bởi ROS. Điều này nhấn mạnh những hậu quả bất lợi của nồng độ ROS cao trong hệ thống sinh học.
Tác dụng kháng khuẩn của ROS
Các loại oxy phản ứng (ROS) đóng vai trò quan trọng trong việc ức chế sự phát triển của vi khuẩn, như đã được chứng minh thông qua sự tạo ra ROS do liệu pháp oxy cao áp (HBOT). Tác động độc hại của ROS nhắm trực tiếp vào các thành phần tế bào như DNA, protein và lipid. Nồng độ cao của các loại oxy hoạt tính có thể trực tiếp gây tổn thương lipid, dẫn đến quá trình peroxy hóa lipid. Quá trình này làm suy yếu tính toàn vẹn của màng tế bào và do đó, ảnh hưởng đến chức năng của các thụ thể và protein liên kết với màng.
Hơn nữa, protein, vốn cũng là mục tiêu phân tử quan trọng của ROS, trải qua các biến đổi oxy hóa đặc hiệu tại nhiều gốc axit amin khác nhau như cysteine, methionine, tyrosine, phenylalanine và tryptophan. Ví dụ, HBOT đã được chứng minh là gây ra những thay đổi oxy hóa ở một số protein trong E. coli, bao gồm yếu tố kéo dài G và DnaK, do đó ảnh hưởng đến chức năng tế bào của chúng.
Tăng cường hệ miễn dịch thông qua liệu pháp oxy cao áp (HBOT).
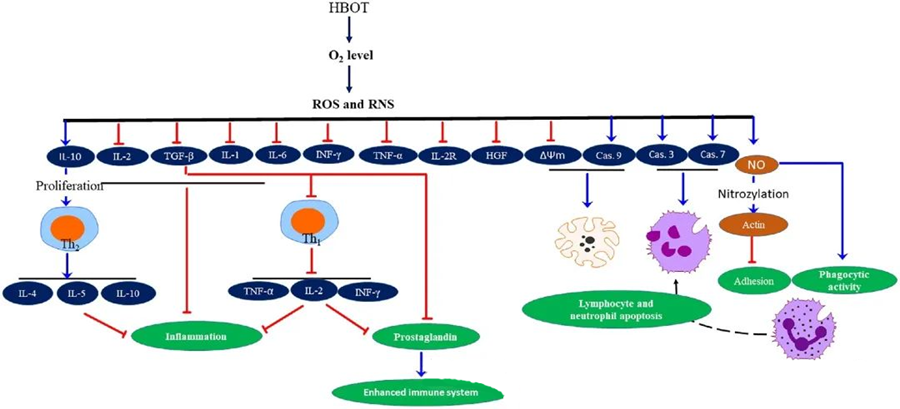
Tính chất chống viêm của HBOTĐã có nhiều nghiên cứu ghi nhận, chứng minh tầm quan trọng của liệu pháp oxy cao áp (HBOT) trong việc giảm tổn thương mô và ngăn chặn sự tiến triển của nhiễm trùng. HBOT tác động đáng kể đến sự biểu hiện của cytokine và các chất điều hòa viêm khác, ảnh hưởng đến phản ứng miễn dịch. Nhiều hệ thống thí nghiệm đã quan sát thấy những thay đổi khác nhau trong biểu hiện gen và sự tạo ra protein sau HBOT, dẫn đến việc tăng hoặc giảm các yếu tố tăng trưởng và cytokine.
Trong quá trình điều trị oxy cao áp (HBOT), nồng độ oxy tăng cao kích hoạt một loạt các phản ứng tế bào, chẳng hạn như ức chế sự giải phóng các chất trung gian gây viêm và thúc đẩy quá trình tự chết của tế bào lympho và bạch cầu trung tính. Nhìn chung, những tác động này tăng cường các cơ chế kháng khuẩn của hệ miễn dịch, từ đó tạo điều kiện thuận lợi cho việc chữa lành các bệnh nhiễm trùng.
Hơn nữa, các nghiên cứu cho thấy rằng việc tăng nồng độ O₂ trong quá trình HBOT có thể làm giảm sự biểu hiện của các cytokine gây viêm, bao gồm interferon-gamma (IFN-γ), interleukin-1 (IL-1) và interleukin-6 (IL-6). Những thay đổi này cũng bao gồm việc điều chỉnh giảm tỷ lệ tế bào T CD4:CD8 và điều hòa các thụ thể hòa tan khác, cuối cùng làm tăng nồng độ interleukin-10 (IL-10), yếu tố rất quan trọng để chống lại viêm nhiễm và thúc đẩy quá trình lành vết thương.
Hoạt tính kháng khuẩn của HBOT gắn liền với các cơ chế sinh học phức tạp. Cả superoxide và áp suất cao đều được báo cáo là có tác dụng không nhất quán trong việc thúc đẩy hoạt tính kháng khuẩn do HBOT gây ra và quá trình apoptosis của bạch cầu trung tính. Sau HBOT, sự gia tăng đáng kể nồng độ oxy làm tăng khả năng diệt khuẩn của bạch cầu trung tính, một thành phần thiết yếu của phản ứng miễn dịch. Hơn nữa, HBOT ức chế sự bám dính của bạch cầu trung tính, được trung gian bởi sự tương tác của β-integrin trên bạch cầu trung tính với các phân tử bám dính giữa các tế bào (ICAM) trên tế bào nội mô. HBOT ức chế hoạt động của integrin β-2 (Mac-1, CD11b/CD18) trên bạch cầu trung tính thông qua một quá trình trung gian bởi nitric oxide (NO), góp phần vào sự di chuyển của bạch cầu trung tính đến vị trí nhiễm trùng.
Sự sắp xếp lại chính xác của bộ khung tế bào là cần thiết để bạch cầu trung tính có thể thực bào mầm bệnh một cách hiệu quả. Sự S-nitrosyl hóa actin đã được chứng minh là kích thích sự trùng hợp actin, có khả năng tạo điều kiện thuận lợi cho hoạt động thực bào của bạch cầu trung tính sau khi điều trị trước bằng HBOT. Hơn nữa, HBOT thúc đẩy quá trình apoptosis trong các dòng tế bào T của người thông qua các con đường ty thể, với sự gia tăng nhanh chóng tỷ lệ chết của tế bào lympho sau HBOT đã được báo cáo. Việc ức chế caspase-9—mà không ảnh hưởng đến caspase-8—đã chứng minh tác dụng điều hòa miễn dịch của HBOT.
Tác dụng hiệp đồng của liệu pháp oxy cao áp (HBOT) với thuốc kháng khuẩn
Trong ứng dụng lâm sàng, liệu pháp oxy cao áp (HBOT) thường được sử dụng kết hợp với kháng sinh để chống lại nhiễm trùng một cách hiệu quả. Trạng thái tăng oxy đạt được trong quá trình HBOT có thể ảnh hưởng đến hiệu quả của một số loại kháng sinh. Nghiên cứu cho thấy rằng các loại thuốc diệt khuẩn cụ thể, chẳng hạn như β-lactam, fluoroquinolone và aminoglycoside, không chỉ hoạt động thông qua các cơ chế vốn có mà còn phụ thuộc một phần vào quá trình trao đổi chất hiếu khí của vi khuẩn. Do đó, sự hiện diện của oxy và đặc điểm trao đổi chất của mầm bệnh là rất quan trọng khi đánh giá hiệu quả điều trị của kháng sinh.
Nhiều bằng chứng quan trọng đã chỉ ra rằng nồng độ oxy thấp có thể làm tăng khả năng kháng thuốc piperacillin/tazobactam của vi khuẩn Pseudomonas aeruginosa và môi trường thiếu oxy cũng góp phần làm tăng khả năng kháng thuốc azithromycin của vi khuẩn Enterobacter cloacae. Ngược lại, một số điều kiện thiếu oxy có thể làm tăng độ nhạy cảm của vi khuẩn đối với kháng sinh tetracycline. Liệu pháp oxy cao áp (HBOT) đóng vai trò là phương pháp điều trị bổ trợ khả thi bằng cách thúc đẩy quá trình trao đổi chất hiếu khí và tái cung cấp oxy cho các mô bị nhiễm trùng do thiếu oxy, từ đó làm tăng độ nhạy cảm của mầm bệnh đối với kháng sinh.
Trong các nghiên cứu tiền lâm sàng, sự kết hợp giữa liệu pháp oxy cao áp (HBOT) – được thực hiện hai lần mỗi ngày trong 8 giờ ở áp suất 280 kPa – cùng với tobramycin (20 mg/kg/ngày) đã làm giảm đáng kể lượng vi khuẩn trong bệnh viêm nội tâm mạc nhiễm trùng do Staphylococcus aureus. Điều này chứng tỏ tiềm năng của HBOT như một phương pháp điều trị hỗ trợ. Các nghiên cứu sâu hơn đã chỉ ra rằng, dưới nhiệt độ 37°C và áp suất 3 ATA trong 5 giờ, HBOT đã tăng cường đáng kể tác dụng của imipenem chống lại Pseudomonas aeruginosa gây nhiễm trùng đại thực bào. Ngoài ra, phương pháp kết hợp HBOT với cephazolin được phát hiện hiệu quả hơn trong điều trị viêm tủy xương do Staphylococcus aureus ở mô hình động vật so với chỉ dùng cephazolin đơn độc.
Liệu pháp oxy cao áp (HBOT) cũng làm tăng đáng kể tác dụng diệt khuẩn của ciprofloxacin đối với màng sinh học Pseudomonas aeruginosa, đặc biệt là sau 90 phút tiếp xúc. Sự tăng cường này được cho là do sự hình thành các loại oxy hoạt tính nội sinh (ROS) và thể hiện độ nhạy cao hơn ở các đột biến thiếu peroxidase.
Trong các mô hình viêm màng phổi do tụ cầu vàng kháng methicillin (MRSA) gây ra, tác dụng phối hợp của vancomycin, teicoplanin và linezolid với liệu pháp oxy cao áp (HBOT) cho thấy hiệu quả chống lại MRSA tăng lên đáng kể. Metronidazole, một loại kháng sinh được sử dụng rộng rãi trong điều trị các nhiễm trùng kỵ khí và đa vi khuẩn nghiêm trọng như nhiễm trùng bàn chân tiểu đường (DFI) và nhiễm trùng vết mổ (SSI), đã cho thấy hiệu quả kháng khuẩn cao hơn trong điều kiện kỵ khí. Cần có các nghiên cứu trong tương lai để khám phá tác dụng kháng khuẩn hiệp đồng của HBOT kết hợp với metronidazole trong cả môi trường in vivo và in vitro.
Hiệu quả kháng khuẩn của HBOT đối với vi khuẩn kháng thuốc
Với sự tiến hóa và lan rộng của các chủng vi khuẩn kháng thuốc, các loại kháng sinh truyền thống thường mất hiệu lực theo thời gian. Hơn nữa, liệu pháp oxy cao áp (HBOT) có thể đóng vai trò thiết yếu trong điều trị và phòng ngừa nhiễm trùng do các tác nhân gây bệnh kháng đa thuốc, là một chiến lược quan trọng khi điều trị bằng kháng sinh thất bại. Nhiều nghiên cứu đã báo cáo tác dụng diệt khuẩn đáng kể của HBOT đối với các vi khuẩn kháng thuốc có liên quan đến lâm sàng. Ví dụ, một liệu trình HBOT 90 phút ở áp suất 2 ATM đã làm giảm đáng kể sự phát triển của MRSA. Ngoài ra, trong các mô hình tỷ lệ, HBOT đã tăng cường tác dụng kháng khuẩn của nhiều loại kháng sinh chống lại nhiễm trùng MRSA. Các báo cáo đã xác nhận rằng HBOT có hiệu quả trong điều trị viêm xương tủy do Klebsiella pneumoniae sản sinh OXA-48 mà không cần bất kỳ loại kháng sinh bổ trợ nào.
Tóm lại, liệu pháp oxy cao áp là một phương pháp tiếp cận đa diện để kiểm soát nhiễm trùng, tăng cường phản ứng miễn dịch đồng thời khuếch đại hiệu quả của các thuốc kháng khuẩn hiện có. Với nghiên cứu và phát triển toàn diện, liệu pháp này có tiềm năng giảm thiểu tác động của tình trạng kháng kháng sinh, mang lại hy vọng trong cuộc chiến chống lại nhiễm trùng do vi khuẩn.
Thời gian đăng bài: 28/02/2025

